セミナー実施報告
9月8日(日)・9日(月)の報告〈その2〉
2019年9月20日
◉ 側貌セファログラムのコンポジット図(合成図)
人種間の特徴のみならず、同様の年齢で同様の矯正歯科治療を選択した治験例を集めた合成図からは、共通項目としての治療法の選択基準が一目でとらえられます。合成図は、いわば統計結果の形態表記。事細かい説明や数値を統合した上で、全貌を簡潔に表わすことは、ほかの方法では神業に近いでしょう。なぜなら、「側貌セファログラムトレースの計測値」の解釈には個々人の「色眼鏡」が混入する上、十数項目にわたる計測値を統合解釈するに至っては頭の中がこんがらがるからです。
合成図の把握には、予備的な解剖知識と臨床経験が前提。しかし、臨床者相互の意思疎通という観点からとても優れています。
Ricketts seminarで解説されていた人種間別の合成図は、 Caucasian, Peruvian, Brazilian, Orientals, Mexican, Navaho Indianでした。
一方、不正咬合別治験例の合成図は、(a) Ⅱ級Ext, Non-ext、(b) Ⅱ級のMandibular posturing appliance、(c) Cervical traction、 (d) Ⅰ級Ext, Non-ext、 (e) Ⅲ級のMaxillary advancement 等々と多岐にわたります。ある集団に関して、特定の共通した治療様式、治療開始年齢や動的処置が終わった年齢も概ねわかります。さらには頭蓋基底を含めた形態特徴と、実質的な治療効果までわかるので、すべてを加味すると、広範な客観情報が集約されていることになります。
-300x225.jpg)
◉ 専門用語の整理:Semantics for better communication
おなじ矯正歯科専門医とはいえ、たとえばA氏とB氏の間では、卒後研修機関やその後の臨床経験を反映して、特定の専門用語に関する解釈に微妙な違いがあります。少なくとも「実際の出来事」・「考えていること」・「話していること」・「相手が理解している内容」は、概ねの方向性として一致していた方が意思疎通には望ましいでしょう。
たとえば、「expansion」「contraction」は水平面上に関して使われる専門用語で、上下の歯列や上顎複合体の側方移動様式の謂いです。「extension」「reduction」という言葉は、前後あるいは近遠心方向の歯牙移動に使います。たとえば「アーチをエクステンションする」といえば、前歯の前への移動か、臼歯の後方への移動のいずれかを指します。
「intrusion」「depression」「extrusion」「 elongation」は歯槽に対する歯牙の圧下や挺出の意味で使います。「contraction」「consolidation」「advancement」「retraction」「distalization」 などもカルテに記載したり、処置内容の実質を含めて意見を交換するときに頻繁に使うので、正しく意味を押さえておきます。
◉ “Out of cortical bone!”
丸線を例に、大臼歯の歯根が頬側皮質骨から離れる危険性を指摘しておきます。Bioprogressiveでは、臼歯のアンカレッジを計画し、ときにはそれを優先的に対処するため、小臼歯抜歯治療の中でこれが崩れる症例は「あまり」ありません。
「あまり」と言い指したのは、緩やかな厚みのある口唇・舌の突出癖・開咬癖・海綿骨のボリュームが比較的豊富・鼻閉・水平埋伏智歯の萠出力など複数の因子が重なる症例では、やはり危険だからです。誰がやっても難しい症例はむずかしい。
-300x225.jpg)
術者側としてはブラケットを歯に接着して丸く細いチタン系ワイヤーから「レベリング」しているだけなのに、下顎も上顎も小臼歯を抜歯した折角のスペースが閉じてしまうことが往々にして起こります。
丸線は手に触れた感じは角線より穏やか、緩徐に力を発揮してくれそうにみえますが、これが落とし穴。丸線の断面は「真円」、長方形に角ばったスロットの中でクルクル回転するため、丸線の圧力が歯根全体へ均等分散されることはありません。歯槽頂と根尖部へ圧力が集中するので歯根への局部的ダメージの危険は高まるでしょう。
最も困った問題が、捻じたり傾斜している前歯から小臼歯へ丸線を通していくと、後方ではワイヤーが拡がる傾向が集積されることです。その力は大臼歯の頬側傾斜を誘発します。すると、治療前にはCortical bone anchorageを維持していたはずの下顎大臼歯が一気に不安定になります。ひとたび歯根が海綿骨に入り込むとスルスル前へ移動するなど不安定な状態に陥るばかりか、そこへⅡ級顎間ゴムをかければ、いとも容易く挺出します。顕著になるとFacial axisが開大、顔が長くなりながらⅡ級関係が増悪するという病態の複雑化を招きかねません。
大臼歯のトルクの異常変化は口腔内を見れば推察はつきます・・・下顎大臼歯の舌側咬頭が頬側咬頭よりも高くなっている。事前対策としては、U-Aあるいは3D-lingual archで下顎大臼歯のCortical anchorageを強固にし、毎回の来院に口腔の変化をよく観察する、そして異常が疑われたらただちに側貌セファログラムを撮影して重ね合わせをして大臼歯のAnchorageに問題がないかを確認することです。
-300x225.jpg)
◉ 治療における“プログレッション”
個別メカニクスのながれは、Riketts曰く『そよ風が自然になびくようなもの』。言い得て妙です。
「斯く斯くすべき」の発想は、少なくとも生物学原理(Bioprogressiveで援用される原理は概ね70項目だが相互に連関するので数を規定する必要もなし)に基づく注意点を除外し、Bioprogressiveには見当たりません。自然の理(ことわり)がわかれば治療メカニクスも「おのずなるがまま」です。治療計画や長期予測に沿っているかどうかは、セファログラムでモニタリングし、不測な変化の兆しがあれば即座に原因を考え、適切に対応します。
ほかの治療システムで教育を受けてきた専門医の方々が、Bioprogressiveにふれたとき心に抱く不安は、個別的に治療が展開する“プログレッション”の概念の摑みにくさでなないでしょうか。
Step1, 2, 3 がないのにもかかわらず、すべて個別事象としてprogression に進んでゆく、しかも生物学的にはもっとも無理がないからです。最小の努力、最小の組織損傷(最大非侵襲)でもって最大効果をあげることが、そもそものBioprogressiveの原動力です。将来いかに材料やら術式が進歩しても、その原則は変わりません。
ポイントは「個別事象」の判断、それへの対策、段階的計画と実行、モニタリング、治療後の客観評価です。
臨床解剖学・生理学はひとつの山となりますが、それさえ乗り越えれば正貌側貌セファログラムやパントモの読影、トレース、長期成長予測(臨床経験が熟すにつれて実現可能範囲の判断やら幅、そして精度も増す)、段階的な治療計画の立案が無理なくおこなえるようになります。
◉ Protect Anchorage
アンカレッジ(固定)を喪失する危険は、丸線に限った話ではありません。過大な力をかけた場合も同様の問題がおきます。移動を意図した歯の歯根膜が硬化性変化を来たし(Collagenが圧縮、かつ血液や組織液が搾り出されて順当な組織反応が阻害)、歯槽骨に強く固定されてしまいます。当然、大臼歯が抜歯スペースへ向かって滑り込みます。
主な対処はつぎのとおり、
(A) 固定歯への負担軽減
(B) Cortical bone anchorageの活用
(C) 移動歯の歯根を海綿骨中に維持(cortical bone avoidance)
(C) 下唇方形筋(Quadratus inferior labii)の活用
(D) 若年者の治療なら骨格自体の是正を図って歯牙の移動を極力減らす工夫、つまりOrthopedicな処置の採用
(E) 最近の主立った傾向としてはアンカースクリューの併用
といった具合です。
(E)については思春期前の患者の多くではスクリューが脱落してしまうために、治療対象年齢や骨密度に制約があります。幅広い年齢層の患者が来院する診療所ではOffice managementの観点から、(A~D)が現実的でしょう。
(A)については、たとえば犬歯から反対側の犬歯までの6前歯をまとめて後退するのではなく、犬歯歯根を海綿骨中に維持しながらセクションで犬歯のみをリトラクションします。上顎4前歯は下顎4前歯より歯根が長い分、ClassⅡ症例では口蓋の皮質骨中を移動させ無くてはなりません。上顎のSectional archにⅡ級ゴムをかけてアンカレッジの強化を図った上で、上唇の重さも利用しつつ、微弱な圧力を上顎前歯の歯根に付与します。骨の改造期間には、皮質骨切除あるいは類似の外科処置を併用しない限り数ヶ月は要しますが、内心の焦りに促されて過大な力をかけた途端、上顎大臼歯が前へ滑り出します。Ⅱ級ゴムの協力は大方の小臼歯抜歯症例で必要になるので、モチベーションの向上こそが、予定された期間内の目標達成に大切なゆえんです。
◉ Slipping Anchorage Technique
下唇のQuadratusが強力、かつ下顎歯列が後退している症例では、下顎歯列全体を前へ積極的に滑らす必要があります。Protect anchorageと逆の臨床技術をここでは採用します。
丸線のContinuous archの使用、狭窄したアーチ形状を付与して馬蹄形をなしている海面骨中を前へ滑らす、植立したアンカースクリューから大臼歯を前方へ牽引、下顎埋伏智歯があるならその萠出力も利用(あえて埋伏智歯を温存)、Quadratus inferior labiiに対する減張切開、Ⅱ級顎間ゴムの活用‥‥等々が考えられます。
このように専門医は、大臼歯の固定強化策(Anchorage Protecting Technique)をおさえておく一方で、Anchorage Slipping Techniqueも習得しておきたいものです。
◉ What does “Age 5” mean?
「5歳」は、矯正歯科治療のポイントとなる年齢です。6歳臼歯(上下の第一大臼歯)は第二乳臼歯のTerminal planeに沿って萠出するために、6歳以前に上下顎骨の関係を整えておくのが望ましいです。また上顎骨の幅に関しても3歳~5歳までが乳歯の歯根が安定している時期なので回復は容易です。
日本における早期矯正歯科治療の問題点はいくつか考えられます。GPでマウスピース矯正やら床矯正をやっているあいだに、鼻腔の発育や下顎の成長方向是正を含めたOrthopedicな処置のタイミングを逃す、というのもそのひとつです。
矯正歯科処置の必要性が疑われる場合も、5歳に正貌セファログラム・側貌セファログラム・顔と口腔の写真記録を採取しておけば、概ねの成長傾向は把握できます。長期成長予測法を活用すれば、顔貌に配慮した上で、将来の小臼歯抜歯の要否の判定も可能です。治療をするかどうかは個々の事情で決めればいいだけです。『歯並びや顔の成長がへんだと感じたら5歳を目安に相談に来てください』・・・このように私どもの診療所では患者さんへ伝えています。
◉ Class Ⅲ Early Treatment
上顎では舌側にQ/H、唇側には0.016×0.022 inch Blue Elgiloy(乳犬歯部で90°位相変換)を歯面に沿わせて乳犬歯(ときには中切歯や側切歯)にcervical tieを行います。上顎をorthopedic に側方拡大しつつ、Arch depthを獲得しながら、中顔面をFacial mask (Reverse pull headgear)にて前方へ成長誘導します。牽引箇所は、第二乳臼歯から、もしくは乳犬歯からおこないます。Ricketts は下顎のBi-Helixで歯列の側方拡大をおこない、必要に応じて下顎乳犬歯にCervical hookをtieを施し、夜間はFacial mask、日中もⅢ級ゴムにて一日24時間上顎の前方への成長回復に努めていました。
メカニクスの基本原理は以上です。
日本人にあわせて私は異なるタイプのもの(上下顎に金合金製の3D-lingual arch)を使い、SectionやU-Aと組み合わせたりしています。嚥下異常のある小児ではQ/Hの後方Helixが危険な場合があるので、メカニクス上有効であって控える症例が少なくありません。
-300x225.jpg)
-300x225.jpg)
-300x225.jpg)
◉ Treatment Phases in Different Age Groups
「早期治療は大切」という意見はしばしば耳にします。たしかに、4歳~8歳ならばOrthopedicな処置は可能ですし、耳鼻科医の協力による呼吸問題の是正やMFTによる口腔習癖除去の可能性は高いといえましょう。
下顎第三大臼歯の早期歯胚摘出が必要なら口腔外科医と連携する必要もあるでしょう。長期成長予測から判断して、たとえ小臼歯抜歯が必要である症例であっても、Orthopedic な処置と下顎前歯の位置是正を先行し、適切なタイミングで小臼歯抜歯をおこなえば、歯列内外の筋肉がバランスする場所へ側方歯群は配列してくれるので、外科矯正症例や埋伏歯症例を除けば、仕上げ治療(Ⅱ期治療)期間の短縮にも寄与します。
早期治療とは、およそ12歳以降の矯正歯科治療とは種質を異にした(=より広範囲で複雑な生物学原理に立脚した)対応となります。包まず言うなら巷の講習会で宣伝されているほど簡単・シンプルではありません。医局の卒後研修を受けた専門医が、さらに自己研鑽を積まなければ臨床の現場に立つことができない、そう言っても差し支えはないでしょう。
Rikettsは、体の発育状況に照らして矯正治療を、
#1 Preventive phase
#2 Interceptive phase
#3 Corrective phase
の段階へ分け、各々の目標を明示しています。
◉ Adult Orthodontics の分類
地域差もありますが、総じて成人矯正歯科治療は増加の傾向にあります。歯を移動させたい場所にすでにインプラントが植立されていたり、歯周疾患や根尖病巣で矯正歯科治療の制約があるなか長期の口腔健康保持に見通しが立たない症例も珍しくはありません。歯周疾患・歯内療法・補綴を専門的に診てくれる開業医がほとんど見つからないのも問題となります(厚生労働省保険局医療課医療指導監査室の資料に目を通して頂ければ日本の特殊事情もおわかりになるでしょう)。
Rikettsは成人矯正歯科治療をつぎのように大別しました。
(1) Ameliorative:Full correctionを要しない、臼歯のアップライトや片顎だけで済む症例
(2) Full Comprehensive:全顎にわたる矯正歯科治療
(3) Reclamative:オランダの埋め立てによう開墾などを意味する“reclamation”の造語で、咬合の再構築をおもに矯正歯科治療主導でおこなう
(4) Reconstructive:Reclamationよりも複雑になって、歯周・補綴・歯内療法・インプラントの専門医らが協力しあって一人の治療に当たる
(5) Surgical:下顎Sagital splitや上顎LeFort型の外科処置を併用する成人矯正歯科治療
初診の患者さんがいずれに相当するかを判断します。口腔内の状態が複雑であるほど、総合診療科のある大学付属病院等への紹介が望ましくなります。
9月8日(日)・9日(月)の実施報告〈その1〉
2019年9月13日

台風15号の影響で首都圏も交通が混乱しましたが、参加者皆様のお陰をもちまして、すべて予定通り進めることができました。来月、診療所マネージメントと治療計画立案実習・各種臨床実技が控えているため、濃厚な(少なからぬ疲労をおぼえる)セミナーとなった次第です・・・・お疲れ様!
9月のセミナー報告は生物学と専門臨床に深く立ち入って解説するため、「その1」「その2」「その3」「その4」にわけて掲載します。
「その1」「その2」では臨床理論を、「その3」「その4」ではRiketts自身が治療した症例の要点を記載します。生物学原理が縦横無尽に援用され、診断における彼の思考、具体的な臨床技術だけに注目しても、尋常ならざるレベルです。「息をを飲む」といっても過言ではありません。実際にも、初めて彼のセミナーを私が受講して30年近く経った今日でも、毎回見る度にあらたな気づきがあ
ります。専門臨床で、このような自由な思考と安全性を担保した繊細な技術を、個々の状況に応じて段階的に行使する臨床家は、私の知る限りほかに見当たりません。
ビデオを収録なさったアリゾナ州のクラーク・ジョーンズ先生から先月届いたメールでは、「この『惑星』で最も偉大な矯正歯科の研究をすすめた卓越した臨床家」と彼はRikettsを評していました。「誇張ではない」、そう思うのは私だけではないでしょう。
日本人症例へ活用できる場面が豊富ですので、受講者には、是非ともご自身の骨肉となさっていただきたいとおもいます。
◉ 下顎前歯:矯正歯科治療を計画する上で、下顎前歯の位置づけは、治療の安全性担保、最終の顔貌から歯列の安定に至るまで、大きな鍵を握ります。この重要性に注目したのがDr. Tweed。Tweedは下顎下縁平面と最初の根尖の位置を基準に下顎前歯の角度でもって絶対基準を求めようと試みました。しかし下顎下縁平面の角度は個々人で幅広く異なり、下顎後退症例では歯が前へ飛び出し、逆にBrachyでは後退させすぎてしまうので、この方法は棄却されました。2番目の基準面に採択したFH平面も、当時はメカニカルポリオンを使った設定であったため後方で15mm位の誤差がしばしば生じて信頼性に欠けました。3番目のFacial planeを基準にした計測法も、上下顎の前後関係が反映されないので、顔貌との調和を得る下顎前歯の位置を知るには至りませんでした。
※Tweedが下顎切歯の位置が重要であることに気づいたのは、Secondary edgewise法で顔貌を損なうほどの長顔化と、上下歯列の前突を招いた経験を契機とします。「大臼歯をⅠ級関係にすれば歯列は整うはず」との莫然とした予測(憶測)は、時代の風潮といっても差し支えないでしょう。
またTweed法が提唱された当初は、まだセファログラムは基礎研究に活用されていただけで、米国における臨床への全面普及は1950年代後半以降です。小臼歯4本抜歯による再治療をTweedは自身の費用負担で行い、同様の問題で悩んでいた多くの専門医の賛同を得た話は有名です。
※小臼歯抜歯を基調とするTweed法は、tertiary (第3次) edgewiseと呼ばれ、これを契機に彼の小臼歯抜歯法が矯正歯科治療の「標準術式」になりました。もちろん今日の我々の眼からは、明らかに小臼歯抜歯治療へ「振り子が振れすぎた(pendulum over swang)時代」でした。
◉ 一方、上下顎の相対関係に注目し、A-Po平面を採用したのが、Ricketts R. M。頭蓋発育の研究で名高いコペンハーゲンのSolowが提唱した“Compensation(相互の歩み寄り)”という生物学原理に照らし、この部位の評価と治療目標は相対診断で判断すべきであると、説いたのです。
ところで、下顎前歯を圧下移動するというメカニクスは案外古くから知られており、1914年頃からリボンアーチの臨床で普及しました。ところが、装具で歯を3次元に(文字通りキチキチに)動かす第二次エッジワイズ法からTweed法の全盛期にかけては、はぼすべての歯にバンドを装着してからContinuous archを使って歯を動かす術式に転換してしまったため、隣在歯(となり同士の歯)に相反力がはたらくことになりました。隣在歯同士が互いにアンカレッジとなり、同時に移動歯ともなり得る関係から、これを「Proxymal anchorage」と呼びます。一見すると非常に単純化された術式なのですが、相互の複雑な力関係と生体反応が蓄積され、その影響が歯列全体に波及します。多くは、下顎が後下方へ回転するなど咬合関係も一段と複雑化します。
この術式が普及してから、前歯の圧下移動は「不可能」と考えられるようになりました。このようにして、過剰に挺出している歯を歯槽部へ圧下移動させる(生理的な場所へもどす)治療上の大切な概念すら、人々の頭の中から薄らいで行きました。
それを、ユーティリティアーチの考案から始まり、歯根へlight continuous forceを付与することで、矯正歯科臨床に復活させたのがRickettsです。
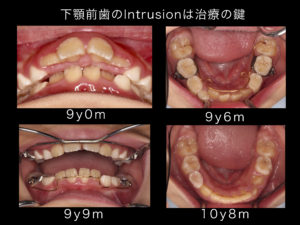
(a)下顎前歯に関するこの診断を知るか知らないか?
(b)その目標を臨床の場で実現できるかできないか? によって、大方の日本人症例では治療の成否が大きくわかれます。とくに下顎前歯のintrusionが技術的に自由に行使できないと、筋肉の比較的弱い症例や面長な成長傾向を潜在的にもつ患者さんでは開咬を招き、FX開大や顎関節の損傷といった医原性の疾病を付与させる危険性が増します。「症矯正治療」の既往のある初診患者では、専門医がしばしば目にする状況です。
※ A-Po平面:A点とオトガイのポゴニオンを結ぶ平面。
※ この発見には、イリノイ大学で親交の深かった人類学者 Lloyd DuBrul の影響がある。書籍 “The Adaptive Chin”, E. Lloyd DuBrul, Harry Sicher, The Pantagraph Printing and Stationary Company of Bloomington, Illinois, 1954刊行は、アリゾナ州のRicketts seminarにおける参考書。日本歯科大学の図書館にあります。
※ Proxymal anchorageのantithesisは、Transformo anchorage(distal anchorageとも)
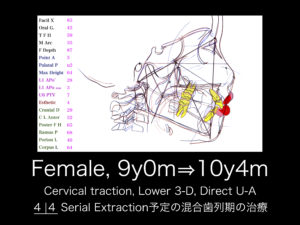
◉ 「なぜ、A-Po平面に対する下顎前歯の評価が重要なのか?」を一同で検討しました。治療前に前歯被蓋が正常あるいは深い場合、不適切な矯正歯科治療で下顎前歯を過剰に挺出させるとオトガイの成長方向は乱れます。Facial type がBrachyでないかぎり、下顎骨の下方への回転が誘発され、大臼歯関係はⅡ級が強調され、表情筋も顔の垂直高径の増大へ適応するので、経時的に歯列は狭窄していきます。歯並びは一見したところ整うには整うのですが、なによりも患者固有の「表情」が治療をすることによって台無しになるおそれがあります。Utility archを代表とする各種技術の習得が大切な所以です。
※ Facial axisを医原的に開大させてしまう3大因子:下顎切歯部における咬合干渉、Reverce Spee curveを下顎continuous ワイヤーに付与することによる側方歯群の人為的挺出、上顎歯列にcontinuous ワイヤーを入れたままClass Ⅱ顎間をかけた場合の上顎前歯の過剰挺出。
◉ オトガイのどこを基準にするか?: 1958年に Bjorkはインプラントを用いた顔の成長研究の中でProtuberance mentiでは骨の添加も吸収も生じていないこと(成長中も安定していること)を報告しました。同時期に Enlow は、骨表面の組織学的研究の結果から、成長中もProtuberance menti (Pm) の外形が “reversal lineをなしたままである” 旨を述べました。Pmより上方は歯列が口腔周囲筋の働きで後へドリフトし、下方のオトガイは骨添加で「骨太」になり膨らみを増します。両者の移行部すなわち変曲点は、添加も吸収も相殺されるかたちで安定します。ご存知のとおり、リケッツ分析では、Protuberance menti (Pm)より若干前寄りにある Pogonion を使い、A点からPogonionを引いた線(顔から)を基準とします。これはPmが、人によって計測誤差が大きく生じ、わずかな上下の違いでPoint Aから引いた面(側貌セファログラム上は“線”)の角度も変わるからです。実際にも A-Pm平面ではなくA-Po平面の方が再現性が高く、したがって下顎前歯の計測には適切な基準面といえます。
◉ 治療目標としての「A-Po to L1」が決定したら、歯列幅径を舌が生理的に無理なく機能できる状態まで拡大するかどうかを踏まえて下顎大臼歯の位置を決めます。それを長期成長予測図(Visual Treatment Goal)へ記入しますが、7-8歳までの若年症例において、もしも中顔面のOrthopedicな処置を計画する場合は、上顎骨の3次元的な変化に応じてA点の位置やA-Po平面が変わります。VTGに描く新規のA-Po平面に合わせて目標とする歯列の位置を記入します。
なお、Class Ⅱ症例の大半は、口腔環境(口が半開きで顔が上方に持ち上がっている筋肉の動態)に適応する形で上顎が狭窄しているので、側方拡大処置を要するでしょう。
また、小臼歯抜歯・非抜歯に関してアリゾナの講義で、Rickettsが卓見を述べたので記しておきます・・・I’m going to upright it [the incisors] because I think people are going to be happier, maybe [the denture will be] more stable. That’s the way I’m going to do. But if I got a chance of putting all teeth in, and I can make it harmonious with what that total genetic is, what that culture is….
月別アーカイブ
カテゴリー
- カテゴリーなし



